国家試験過去問解説・心電図その2
また随分と間が空いてしまいました。前回の導入で歯学部の学生さんに向けて(学生さんがこんなブログを見る機会があるかどうかは別として)「臨床実習は真面目に受けた方が良い」みたいなことを書きましたが、その時はまさか新型コロナの流行でこんなことになるとは思っていませんでした。大学によって対応は様々でしょうが、いずれにしても例年通りの実習はできていないことでしょう。
さておき。人様のお役に立てているかは無限大の彼方に置いておいて、前回に引き続き113回より以前の歯科医師国家試験の心電図関連の問題を紐解いてまいります。読む人居るのかしら。私自身は教え方を色々考える上で役に立つから良いんですけど、読む側の立場だったら
めんどいから読まないかも
と、言う訳で早速見ていきましょう。
とりあえず前回も最初にのせた、正常心電図のイメージです。きっと分からなくなるので、たまに見返してください。
本当は全ての心電図の横に比較として添付しようかと思ったんですけど、邪魔なのでやめました。

最初は去年の112回の問題を一つ。
112D80
40歳の女性。全身麻酔下に下顎両側埋伏智歯を抜去した。浸潤麻酔後、モニタ画面の心電図波形に変化がみられた。変化前後の心電図波形を別に示す。
心電図波形の診断で正しいのはどれか。1つ選べ。

a.心室細動
b.心房細動
c.心室性期外収縮
d.完全房室ブロック
e.発作性上室性頻拍
問題文から得られる情報はどんなものでしょう。40歳の女性で既往歴などの情報はありませんから、特にリスク因子は無さそうです。全身麻酔中なので、血管迷走神経反射や過換気症候群のような、精神的ストレスが関わる偶発症も起き得ません。局所麻酔後と言うことで、疼痛か、アドレナリンか、局所麻酔薬に関わることでしょう。
では視覚素材を見てみます。変化前のバイタルサインはどこをとっても正常に見えます。変化後に異常が生じたのはどこかと言うと、心電図のみですね。
正答はc心室性期外収縮です。これはもう、波形をイメージで覚えてください。覚えなければいけない心電図波形なんていくつかしかありませんから、なんとなくのイメージを頭に入れておけば済みます。異常が見られる部分だけ抜き出して見てみましょう。

2カ所だけ異常な波形があり、それ以外は変化前の心電図と変わらず正常ですね。異常な波形では正常な部分と比べて
- 先行するP波がない
- QRS(Q波は分からなくなっていますが)の出現が早い
- QRSの幅が広い
と言った特徴があります。なぜこうなるのでしょう?思い出してください。前回書いたように、心電図のP波は心房の興奮、QRS群はまとめて心室の興奮、T波は再分極を反映しています。つまりこれは
「心房の興奮より早く心室が興奮している」状態です。
「心室が」「早いタイミングで」収縮するこの不整脈を「心室性」「期外」収縮と呼ぶ訳です。
通常、心臓は洞結節で生じた興奮が電気伝導系を順に伝わっていくことで収縮します。これを洞調律(Sinus rhythm)と言います。割と直訳で分かりやすいですね。心室性期外収縮(以下PVC)は、洞調律とは無関係に心室で生じた興奮(異所性興奮)によって起きます。
下の図を見てください。

心臓が舞台の茶番劇、登場人物は洞結節くん、異所性興奮くん、洞房結節ちゃんです。洞結節くんは規則正しく超真面目に働き続けます。格好良いですね。異所性興奮くんは騒いじゃいけないタイミングで突然暴れ出す空気の読めない子です。周囲を巻き込むのでタチが悪いです。洞房結節ちゃんは洞結節くんの席から遠い心室の方まで洞結節くんの指示を伝えてくれる良い子です。

正常時は洞結節くんの指示で心臓が拍動しています。洞結節くんの指示を聞いた心房が収縮し、ついで洞房結節ちゃんから伝導を受けた心室が収縮します。綺麗なリズムで繰り返しています。そこに突然、異所性興奮くんが空気を読まずにウェーイします。心筋はつられて収縮します。これがPVCです。
正確に理解しようとすると泥沼なので、このようにイメージで捉えると良いと思います。
ではこの問題はどうでしょう。
107D1
60歳の男性。下顎右側第一大臼歯の抜髄を予定した。10年前から高血圧症があり、降圧薬を内服している。血圧は152/84mmHg、心拍数は72回/分、整であった。8万分の1アドレナリン含有2%リドカイン塩酸塩1.8mlを用いて浸潤麻酔を行ったところ、血圧は160/90mmHgとなり、胸部不快感を訴えた。そのときの心電図を別に示す。
静脈内投与すべき薬剤はどれか。1つ選べ。

a.ミダゾラム
b.アドレナリン
c.リドカイン塩酸塩
d.ニトログリセリン
e.アトロピン硫酸塩水和物
問題文からは「高血圧」「局所麻酔後」「血圧上昇」「胸部不快感」と言う情報が得られます。やはり局所麻酔によって循環に異常が生じたと言うストーリーです。実際、歯科治療中に全身的な異常が起きるタイミングは大概局所麻酔の最中かすぐ後です。
心電図では、正常な波形と異常な波形の2種類が混在していますね。異常な波形は幅の広いQRSで、心室性の不整脈であると分かります。右端には正常な波形が2つ並んでいますので、ここを基準にして「本来のRR間隔」を探りましょう。

このRR間隔を全体に当て嵌めてみます。

いかがでしょう。正常波形は整ったRR間隔を保っており、異常波形が速いタイミングで発生することによって潰されていまっている……そのように見えませんか。そうです、これも「心室が」「早いタイミングで」収縮する不整脈、PVCです。
では正解は、と言うとcのリドカイン塩酸塩です。局所麻酔剤のイメージが強いリドカインですが、少量を静脈内投与すると心室性不整脈の抗不整脈薬となります。不整脈の治療薬をそのまんま「抗不整脈薬」と言います。抗不整脈薬の分類なんかは置いておきましょう。詳しく知りたい人は、歯科医師免許を取得してからしか麻酔分野に進んでください。お待ちしております(笑)。
その他の選択肢。
aミダゾラムは関係ありません。これは血管迷走神経反射や過換気症候群ではありませんし、痙攣も起こしていませんので。
bのアドレナリンはアナフィラキシーを起こした時などは可及的速やかに「筋肉内」注射するべき薬剤ですが、今回は必要ありません。
eのアトロピンは徐脈に有効です。
続きましてはこちら。
106A123
歯科治療中に記録された心電図の一部を示す。
心拍数と波形の組み合わせで正しいのはどれか。1つ選べ。
 心拍数 波形
心拍数 波形
a.正常--------------上室性期外収縮
b.正常--------------心室性期外収縮
c.頻脈--------------上室性期外収縮
d.徐脈--------------上室性期外収縮
e.徐脈--------------心室性期外収縮
最初に書いておきますがこの問題、
間違っています。
いや、正確に言うと、明らかに間違っていると言うほどではないにしても適切でない、という感じです。
厚生労働省によると正解はbですが、この心電図の心拍数は100程度あり、患者が成人であるとするならば頻脈です。正答は「頻脈------心室性期外収縮」となるはずです。そんな選択肢はないですけれど。頻脈の基準は100/min以上ですから、「99.9/minでも正常だ!!」と言うならばbでも良いですけどね。歯科医師国家試験ってそんな感じでしたっけ……?
まず、1つだけ発生している異常波形はPVCですよね。幅の広いQRSが早いタイミングで発生していますから、前の2問と同じです。では次に、心電図からどうやって心拍数を導き出すのか解説致しましょう。と言っても単純な計算です。前回の最初に書きましたが、1マス0.2秒なんて覚える必要はありません。この問題でもそうですが、必要な時には書いてあるからです。実際の臨床でも、プリントアウトされた心電図には必ず書いてあります。覚えておくべきは、
1マス1mm
であると言うことだけです。これなら覚えるのも簡単ですし、忘れてしまっても見る度に思い出せるでしょう。
この問題の視覚素材には
「25mm/sec」
と左上に書かれています。つまり25mm=25マスで1秒です。RR間隔のマスの数を25で割れば心拍1回にかかる秒数が解り、その答えで60秒(=1分)を割れば心拍数が分かります。まとめると
60÷(マス数÷25)=心拍数
です。忘れてしまっても考えれば分かりそうですね。(臨床的にはマス5個ごとの大きなマスの数で簡単に計算しますが、ここでは基本的な計算法にしておきます)。
ややこしいので実際にやってみましょう。
この問題の心電図ではRR間隔のマス数は(どこで取るかによって微妙に異なりますが)だいたい15マスです。下の拡大図で数えてみてください。

25マスで1秒なので、RR間隔は
15マス÷25マス/秒=0.6秒
です。つまり心拍1回に0.6秒かかっています。心拍数は1分間の心拍の数なので、1分間=60秒に
60秒/min÷0.6秒=100/min
です。
と言う訳で正答は頻脈------心室性期外収縮となるのですが、そんな選択肢は有りませんので、心拍数がギリギリ100未満だったと考えてbと言うことになります。納得いきませんね。まぁ一番左のRR間隔なら100を若干下まわりそうですので、そう言うものだと諦めましょう。
以上、PVCの問題でした。PVCは結構よく見かける不整脈です。
次に参りましょう。
107D4
75歳の男性。義歯の不適合を主訴として来院した。5年前に脳梗塞の既往があり片麻痺があるという。モニタ装着下、治療を開始した数分後に急に動悸がするとの訴えがあった。術前と動悸が生じているときの心電図を別に示す。
最も疑われるのはどれか。1つ選べ。

a.心筋虚血
b.心室細動
c.心房細動
d.房室ブロック
e.心室性期外収縮
75歳、高齢者ですね。高齢であると言うことは、循環を含め様々なリスクを持っていると言うことです。さらに脳梗塞で片麻痺です。脳梗塞を発症すると、治癒しても右脳ならば左半身に、左脳ならば右半身に麻痺が残ることがあり、これを片麻痺と言います。患者さんにとっては大変なことですが、この問題では片麻痺自体がどうこうと言う話ではなく、後遺症を残すような脳梗塞の既往→循環のリスクがある、と言うヒントです。さらに言うと、この問題で起きている不整脈は脳梗塞と深いつながりがあります。
義歯に関する治療中に動悸を感じたと言うことですから、局所麻酔でも抜歯でもありません。心電図を見ると、前3問で見た幅広いQRSは無く、正常っぽい波形のまま、リズムがバラバラになっています。もう一つの特徴は、ベースラインがガタガタしていることです。細かい波形がたくさんあるのです。

これはf波と呼ばれるものです。PVCは心室で異所性興奮が生じるせいで起きる不整脈でしたが、上室で異所性興奮が生じるとこんな風になります。上室って何かって?心房と接合部(心房と心室との境目)を合わせて上室と呼ぶんです。まあ心房のことだと思っておいても大丈夫です。心室の上だから上室、くらいで覚えておきましょう。
f波は心房が細かく動く(細動する)ことで生じる波形で、細動波とも言います。本来の心房の収縮を示すP波は分からなくなってしまっていますね。と言うか消失しています。この状態を心房細動(Af)と言います。
下の図を見てください。PVCでは心室に居た異所性興奮くんが上室に居ます。しかも何人も居ます!!これは鬱陶しいですね。徒党を組んだウェーイ系は始末に負えません。何度も好き勝手にウェーイしまくります(リエントリー)。めちゃくちゃなリズムで心房を収縮させるので、それが心電図状にはf波として記録されます。たくさんの異所性興奮によって心房は細動していますが、洞房結節から心室に伝わるのはその一部だけで、心室の収縮(QRS)はそこまで増えません。でもやっぱり元の細動波が多いので、Afは頻脈になることが多いです。

と言う訳で正解はcの心房細動でした。ちなみに心房細動は心臓の中で血液の流れが乱れるために血栓ができやすく、ワルファリンなどの抗凝固療法で予防していないと、脳梗塞をはじめとした塞栓症に繋がります。問題文にある過去の脳梗塞と片麻痺も、Afが原因だったのかも知れませんね。
aの心筋虚血ではSTの変化が現れます(本当はST変化の見られない心筋虚血もありますが、歯科医師国家試験的には無視して良いです)。後で解説します。
bの心室細動は近年出題されていませんが、心停止の1つですよね。心電図はこんな風にQRSなどの形を保っていない、もっとグチャグチャなものになります。
dの房室ブロックはいくつか出題がありますので、これもあとで解説します。
eのPVCはさっき解説しましたね。
109D28
81歳の男性。下顎右側第一大臼歯の自発痛を主訴として来院した。高血圧症と脳梗塞の既往がある。抜髄が予定された。入室時の血圧は105/70mmHgであった。局所麻酔後、動悸と気分不良を訴え、しばらくしても症状の改善がみられなかった。術前と局所麻酔後の心電図を別に示す。
適切な対応はどれか。1つ選べ。

a.前胸部叩打
b.AEDの装着
c.β遮断薬の投与
d.アドレナリンの投与
e.ニトログリセリンの投与
結論を言ってしまえば、これもAfです。問題文からは、先の問題と同じく、高齢者で高血圧と脳梗塞の既往があり、循環にリスクを抱えた患者だと分かります。入室時の循環動態は安定していましたが、局所麻酔後に同期と気分不快を訴え、かつ時間が立っても持続していると言う状態です。
局所麻酔後の心電図は、リズムがメチャクチャでQRSの幅は狭いのは前の問題と一緒ですけど、さっきの心電図に比べてf波はよく分かりませんね。P波も見えません。これちょっと難しいと思うんですけど、Afは病歴が長いとf波が見えづらくなるんです。細動で酷使され続けた心房の筋肉が繊維化して、弱まってしまうからです。幅の狭いQRS、リズムは不整、明確なf波は見られないけれどベースラインがガタついていて、P波が無い。Afと判断できます。
正解はcのβ遮断薬の投与です。β遮断薬は頻脈に対する抗不整脈薬として使われます。RR間隔はざっと10〜15mm(マス)になっていますから心拍数は100〜150で、明らかに頻脈です。Afは頻脈になることが多く、ベータ遮断薬やある種のカルシウム拮抗薬などで心拍数を抑える必要があります。
aの前胸部叩打と言うのは、仰向けの患者の心臓を格闘技で言う「鉄槌打ち」のように握り拳の小指側で叩く方法で、心電図モニター下で起きた心停止に対する初期対応として行われるものです。ちなみに読み方はぜんきょうぶ「こうだ」です。ジャイアンは剛田です。來未は倖田です。爆笑問題のボケは太田です。
bのAEDも、心停止ではないので必要ありませんね。
cのアドレナリンは心拍数が激増しますので、事態を悪化させるでしょう。
以上、Afの問題でした。
108B22
56歳の男性。下顎右側第一大臼歯の抜髄を予定した。心筋梗塞の既往があり高血圧症で加療中である。モニター心電図とパルスオキシメータを装着後、仰臥位で浸潤麻酔直後にいびきをかきはじめ、不規則な呼吸となった。そのときの心電図を別に示す。パルスオキシメータは88%を示し、血圧は110/68mmHgであった。
対応として正しいのはどれか。2つ選べ。

a.気道の確保
b.下肢の挙上
c.胸骨圧迫の開始
d.アトロピン硫酸鉛水和物の投与
e.ニトログリセリン貼付剤の適用
こんなの出題されるんですねぇ。
本文から、年齢的には若めですが循環器のリスクが高い患者だと分かります。例によって局所麻酔後に異常が生じます。いびきをかくと言うことは、完全に意識を失っていると考えられます。そして「不規則な呼吸」。不整脈で呼吸が乱れると言うのは怖いですね。致命的な事態かも知れません。SpO2も低下していますから呼吸が十分にできていないようです。
心電図を見て見ましょう。ここまでを読んでくださった方は、「QRSが幅広いから心室性の不整脈かな?」と思ったかも知れません。が、
そう言う問題じゃありません
実は心電図を読む上でとっても大事な要素の一つが
P波とQRSの関係
です。この心電図では、P波とQRSが全くリンクしていないんです。

上図で示す通り、QRSを無視してP波だけ見れば、ほぼ等間隔でP波らしき波形が確認できます。そしてQRSはQRSで、ある程度整ったリズムなのかも知れませんが、通常P波とQRSがセットになっているはずが全く無関係になっている、と言うのがポイントです。P波=心房の収縮とQRS=心室の収縮が無関係になっていると言うことは、心房と心室の間で電気伝導系が途絶えてしまっていると言うことです。これは心房・心室間で完全に伝導が途絶えている状態、完全房室ブロックです。「完全に」「心房と」「心室の」間の伝導が「途切れている」から「完全」「房」「室」「ブロック」です。そのまんまです。
歯科医師国家試験で房室ブロックなんて出るのか、とうんざりしてしまうかも知れませんが、お待ちください。この問題は
完全房室ブロックだと分からなくても解けます
問われているのは対応です。対応と言うならば救急車を呼びたいところですが、その前にやることがあります。心電図のRR間隔を見れば、明らかに徐脈だと分かります。慣れればパッと見で徐脈と分かりますが、マス目を数えて計算すると心拍数は37〜46くらいです。詰まる所、この問題で問われているのは完全房室ブロックについてではなく、徐脈とSpO2の低下に対する初期対応です。
と、言う訳で正解は、aの気道の確保とdのアトロピン投与です。意外とシンプルな問題でした。完全房室ブロックだなんて半端に分かってしまうとかえって混乱しそうですね。
bの下肢の挙上は迷走神経反射などの初期対応です。仰向けの患者さんのふくらはぎ〜足首の下に丸めたブランケットでも入れてあげるだけの処置ですが、今回は関係ありません。
cの胸骨圧迫はまだ早いです。「不規則な呼吸」を死戦期呼吸と見誤ると選んでしまいそうですが、心電図を見ても心停止ではなさそうですし、もし心停止だったら血圧はほぼ計測できません。「血圧は110/68mmHg」と書かれていますから、心停止ではないです。
eのニトログリセリンは言わずもがなですが、狭心症の対応です。
房室ブロックは1度房室ブロック、Wenckebach型2度房室ブロック、Mobitz型2度房室ブロック、そして完全房室ブロック=3度房室ブロックに分類され、重症度も治療法も歯科治療中のリスクも変わってきます。Mobitz型2度や完全房室ブロックでは植え込み型ペースメーカーの治療がなされている場合もあります。前回解説した113回国家試験の問題にありましたね。
111A80
55歳の男性。舌癌による頸部リンパ節転移のため頸部郭清術を行っている。手術中のモニタの波形を別に示す。
まず投与すべき薬剤はどれか。1つ選べ。

a.ニトログリセリン
b.リドカイン塩酸塩
c.エスモロール塩酸塩
d.フェニレフリン塩酸塩
e.アトロピン硫酸塩水和物
本文から得られる情報として、55歳男性で既往歴の記述は無いので患者に別段リスクはなさそうです。頸部郭清術と言うのがキモですね。
視覚素材が少し分かりにくいです。上2段は心電図ですね。異なる誘導の波形を並べてあります。高性能なバイタルモニターだとこう言うこともできます。3段目のABPというのは、すぐ下に書いてあるように動脈圧を波形にしているんですが、これはAラインと言う物を……なんて話は要らないかな。パルスオキシメーター(最下段)とは別に脈を計測していると思っておけば良いでしょう。
心電図も脈波も正常だったのに、突然プツンと消えてしまっていますね。つまり心停止しているのですが、頸部郭清中の突然の徐脈や心停止は、まず迷走神経反射を疑います。頸動脈洞を物理的に刺激することで、頸動脈洞反射という迷走神経反射の一種が起きるのです。前回出した下の図に見覚えはありますか?

という訳で正解はeのアトロピンです。迷走神経反射で徐脈や心停止を起こしたらまずアトロピンです。
aのニトログリセリンは以下略。
bのリドカイン、cのエスもロール(β遮断薬)は頻脈に対する抗不整脈薬です。
dのフェニレフリンは強力な昇圧剤です。
前回解説した113回では喉頭展開で迷走神経反射を起こす問題が出題されていました。この問題は頸部郭清でした。歯科治療中に起きる全身的偶発症ランキング第1位の血管迷走神経反射も迷走神経反射の1つですし、三叉迷走神経反射というものもあります。迷走神経反射に関してはこれからも出題されるでしょうね。
さて、もう1パターン見ていきましょう。ややこしいやつです。疲れたなら、ここから先は読まなくても良いかも?
112B81
72歳の女性。全身麻酔科に歯肉癌の切除を行うこととした。麻酔導入後、モニタ画面で心電図変化を認めたため、12誘導心電図を記録した。呼吸と循環動態に異常はなかった。術前と麻酔導入後の12誘導心電図を示す。
適切な対応はどれか。1つ選べ。

a.経過観察
b.アドレナリンの投与
c.ドパミン塩酸塩の投与
d.ニトログリセリンの投与
e.アトロピン硫酸塩水和物の投与
この問題、ちょっと微妙ですよね。厚生労働省の正答も「1つ選べ」なのに2つ出てます。「2つ選べ」なら良かったのかも知れませんけれど、それにしても……う〜ん。
と、言う訳で、以下の解説は読まなくて良いです。次の問題まで飛ばしてください。
あ、一応「モニター心電図」と「12誘導心電図」について。モニター心電図と言うのは、要するにバイタルモニターで見ることができる心電図のことだと思っておけば良いと思います。比較的簡単に、長時間に渡って計測できることが利点です。12誘導心電図は胸部誘導と四肢誘導を合わせて12の心電図波形を同時に計測します。モニター心電図で見られるのは四肢誘導の内のⅠ〜Ⅲのみ、しかも大概のモニターでは3つの内の1つ(切り替えは可能)ですから、情報量が違います。チェアサイドならモニター心電図、詳しく見るなら12誘導心電図と言ったところでしょう。
この問いでポイントになるのはV2からV6の変化です。

V5を見てみましょう。術前に比べ、麻酔導入後はT波が下向きになっています。STも低下傾向ではありますが、ST低下と言うほどではありません(1マス以上下がっていれば低下です)。この下向きのT波は陰性T波と呼ばれる波形で、端折って言えば、STの変化(上昇または下降)とともに、心筋の虚血を反映しています。健康な人の心電図でも見られることがあり陰性T波=心筋虚血と言う訳でもないのですが、こうして術前にはなかったものが現れたという心電図の変化は、やはり心臓の状況の変化を反映したものと考えられます。
問題本分でわざわざ「12誘導心電図を記録した」と言って視覚素材がこれですから、出題者の意図としては心筋虚血と判断させたいのでしょう。この時点でちょっと厳しいなぁと思うのですが、ここで更にややこしいのは、「循環動態に異常はなかった」と言う文言です。全身麻酔中であるため胸痛などの自覚症状は分かりませんので、心電図と循環動態が頼りです。血圧低下などの循環変動があるならば速やかに対処するべきですが、変動のない状況でこの心電図所見のみで薬剤を投与すべきかどうかは意見が分かれると思われます。と言う訳で正答はa(経過観察)またはd(ニトログリセリンの投与)です。
これは微妙な問題でしたが、心筋虚血とST変化は他にも出題されています。
110D40
60歳の男性。10年前から高血圧症、狭心症、糖尿病および脂質異常症のため加療中である。アンジオテンシンⅡ受容体拮抗薬、カルシウム拮抗薬および糖尿病治療薬を服用している。下顎右側第一大臼歯の抜去を行うこととした。処置中、強い胸痛を訴えたので、12誘導心電図を記録した。そのときの血圧は152/85mmHgであった。心電図を別に示す。
みられる所見はどれか。1つえらべ。

a.ST上昇
b.心室頻拍
c.心房細動
d.洞性頻脈
e.左脚ブロック
臨床実地問題の割に、心電図の所見を問うだけの単純な問題ですね。
問題文にはいかにも循環にトラブルが起きそうな情報が並んでいます。高血圧は心筋の負担を増加させ、長年の糖尿病は冠動脈を含む血管のトラブルを起こりやすくします(糖尿病は全身の血管を障害するのです)。心筋虚血のリスクを持つ患者であると言うヒントですね。ちなみにアンジオテンシンⅡ阻害薬は降圧剤としてカルシウム拮抗薬などよりも強力で、投与されていることからそこそこ重度の高血圧症であることが窺えます。抜歯という口腔外科処置も、発作の引き金になりそうですね。「強い胸痛」は狭心症や心筋梗塞の、急性発作のキーワードです(必発ではありません)。「胸部絞扼感」というのもありますね。胸が締め付けられる感覚という意味ですが、恋ではありません。国家試験に胸キュンなシーンを出題されても困ります。視覚素材の心電図でポイントになるのは、やはりV1〜V6の胸部誘導です。

先ほどの問題とは違い、ST部分が明らかにベースラインよりも上昇しています。
ST上昇には例えば上の図のようなパターンがあり、ベースライン(波形以外の水平部分)の高さよりも1マス以上上にあれば上昇と判断します。
と、言うことで正解はaのST上昇です。
心拍数は50〜55程度で、bの心室頻拍やdの同性頻脈は当てはまりません。
cの心房細動はもう解説しましたね。
eの左脚ブロックではV1で下向きの幅広いQRSが見られるのですが、これは覚える必要がないと思います。
ところで心筋虚血によるSTの変化にはST低下と上昇の両方があります。心臓は筋肉の塊なので収縮するときに電流が生じる訳ですが、虚血や梗塞で収縮しない部分があると電流が乱れるのです。どうして上昇したり低下したりするのかはかなりややこしい話で、大体のイメージをここで図示しても良いのですが、歯科医師国家試験レベルでは要らないでしょう。
はい、いかがでしたでしょう。読まれた方、いらっしゃるんでしょうか。結構分かりやすく解説したつもりです。パクらせてもらったご協力いただきました某リアル友人の同業者に感謝を。
凄く面倒だったのでもうやらないと思いますが、心電図以外もやって欲しい、なんてご希望があればお申し付けください。引き受けるかどうかは別として聞くだけは聞きます。
ではまた、次があれば。
国家試験過去問解説・心電図その1
と、言う訳で
まずは心電図に関する過去問を見て参りましょう。ただ真面目に解説するだけだとAnswerか実践でも読めば良いって話になってしまいますから、ざっくり解説しつつも、ねちねちと細かく、色々織り交ぜていきましょう。
1.正常心電図で覚えるべきこと
心電図をちゃんと読めるようになる必要はありません(断言)!!
詳しく勉強したいなら、歯科医師になってから頑張ってください。
とりあえず下の図を見てください。マス目?要りません。1目盛あたり0.2秒?覚えなくて良いです。U波?出ない出ない。国家試験を解くだけなら、と言うか一般的な歯科医師としての正常心電図の知識ならこれで十分です。マス目や秒数が必要なら問題の図に(臨床では印刷した実際の心電図に)書いてあります。U波の解釈を要することもそうそうありません。ST間隔やQT間隔も、専門家に任せちゃいましょう(暴論)!!
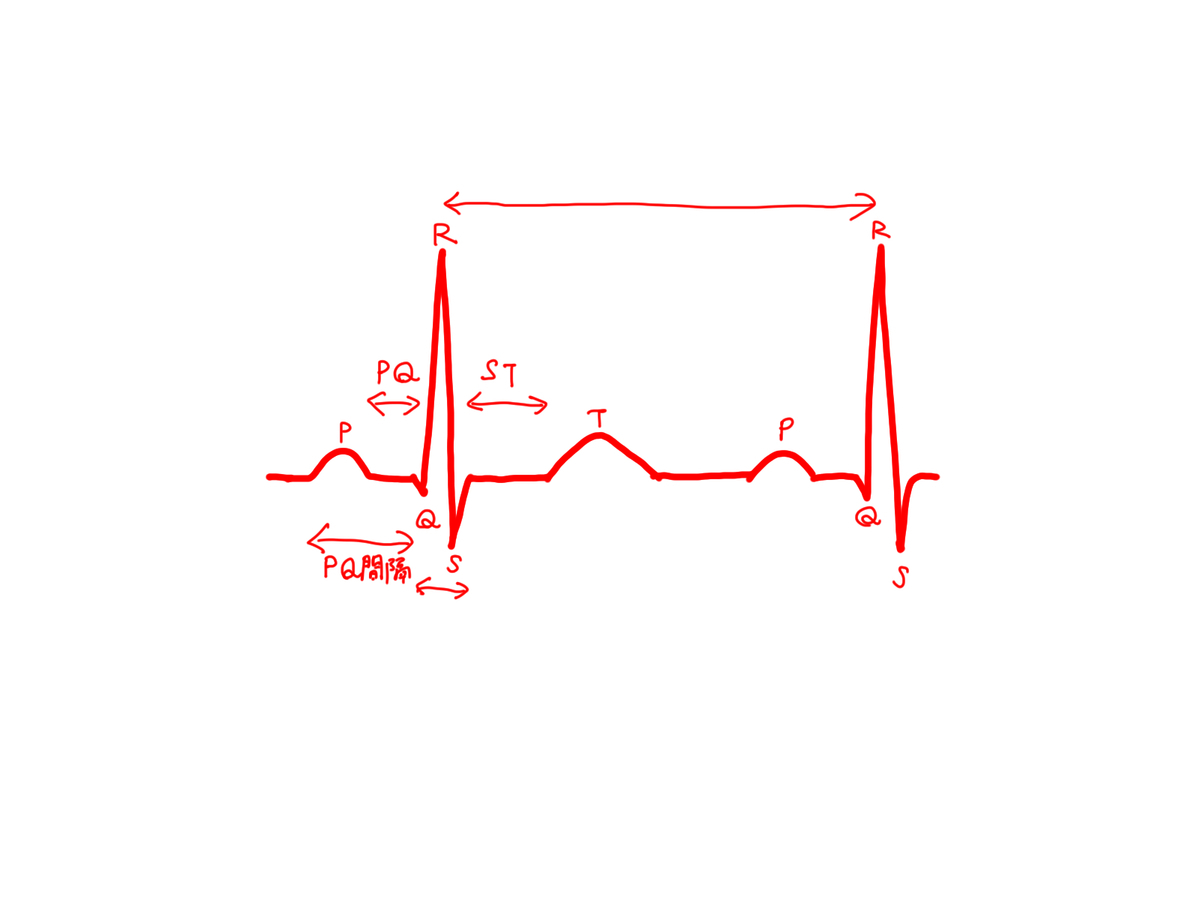
P波は心房の興奮、QRS群はまとめて心室の興奮、T波は再分極を反映しています。
物凄くざっくり言うと、
☆PQ間隔やPQが延長していたり、一定でなかったりしたら心房と心室の間でトラブルが生じています。国家試験では出ないと思いますけども、一応。
☆QRS間隔が延長していたら(横に広がっていたら)心室性の不整脈です。心室性期外収縮などです。これは過去問にあります。
☆STが上がったり下がったりすると心室の虚血が起きています。狭心症などです。去年出てました。と言っても微妙ですけど......それについてはまた。
☆RR間隔と言うのは要するに心拍と心拍の感覚なので、広ければ徐脈傾向、狭ければ頻脈傾向になります。慣れるとパッと見のイメージで徐脈かな、頻脈かな、正常範囲だな、と見当がつくようになります。
まあ、こんな所です。ざっくりで良いんです。心電図のことを詳しくだなんて……
闇雲に全部覚えようとしたら大変です!!

歯科医師が覚えておくべき心電図異常は何か?それは当然、国家試験に出題されるはずです。それ以上のものは歯科医師になってから勉強しましょう。では過去問を見ていきます。
2.最新・終わったばかりの第113回歯科医師国家試験から
113C37
健常成人の第Ⅱ誘導心電図波形を図に示す。
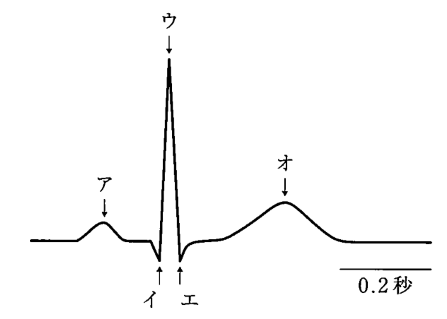
心室筋の再分極を示すのはどれか。1つ選べ。
a. ア
b. イ
c. ウ
d. エ
e. オ
正常心電図の基礎知識を問う問題ですね。視覚素材を見てください(このような試験問題に付随する図や写真を「視覚素材」と言います)。aのP波は心室の興奮、bcdのQRS群は心室の興奮、eのT波は再分極でしたね。と言うことで正解はeです。
簡単でしたね。次はどうでしょう。
113A81
17歳の女子。下顎左側臼歯部の痛みを主訴として来院した。検査の結果、智歯周囲炎と診断し、下顎左側第三大臼歯の抜歯を行うこととした。下顎孔伝達麻酔を施行後、やや多弁となり、その後けいれんを起こしたため、しばらく経過を見たがおさまらない。その時の生体モニタの画面を示す。
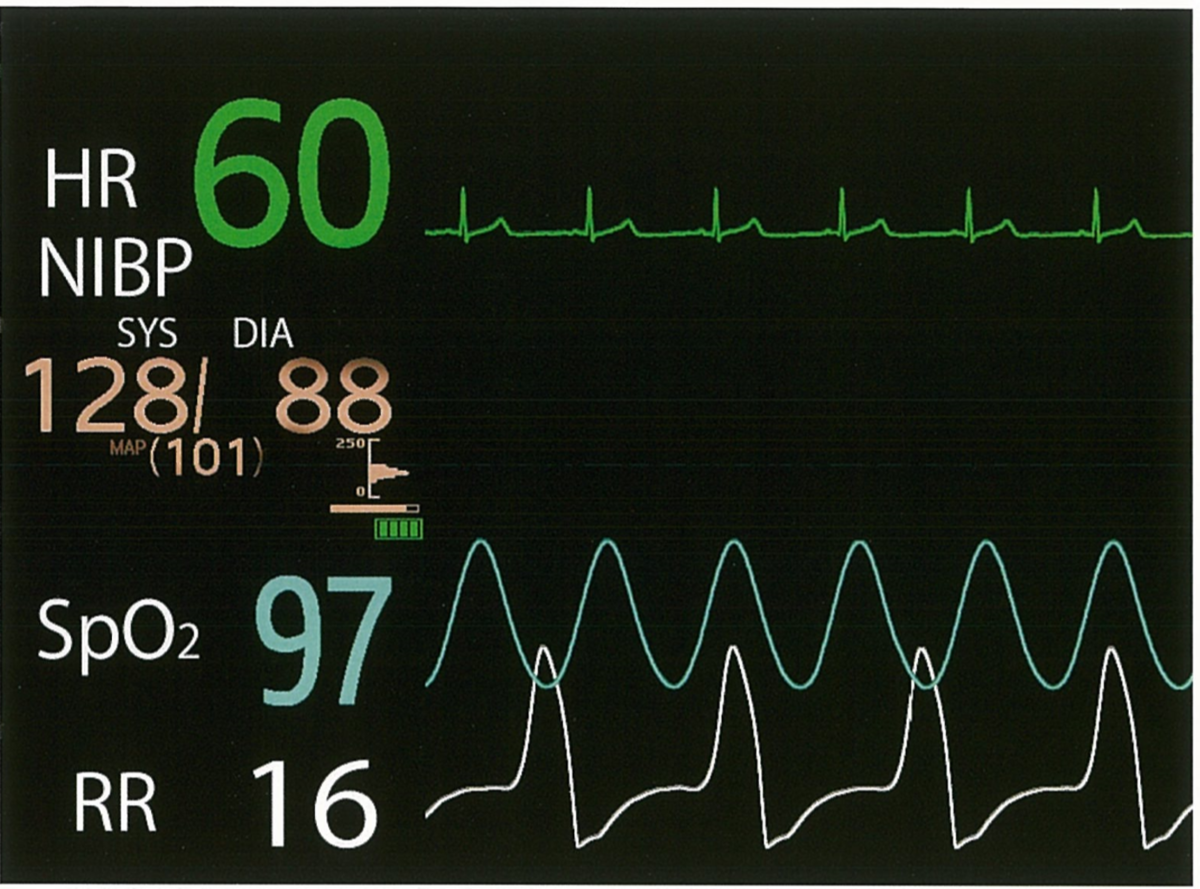
行うべき対応はどれか。1つ選べ。
a. 酸素の投与
b. 鎮静薬の投与
c. 紙袋による再呼吸
d. 副交感神経遮断薬の投与
e. トレンデンブルグ位への変換
はい、この視覚素材に出ている心電図は何でしょう。
正解は……正常心電図です!!
心電図に限らず、試験問題に出るものが異常とは限りません。
えっ、心電図の問題じゃないじゃないかって?
まぁまぁ、正常心電図を正常だと判断できないと困りますから。それはそうとこの問題、出題者の先生には申し訳ないですが
良い問題じゃないですね
なぜなら、視覚素材が付いている問題なのに視覚素材が要らないからです。問題文だけで解けます。
「下顎孔伝達麻酔を施行後」
「多弁」
「けいれん」
はい、局所麻酔薬中毒ですね。視覚素材から得られる異常所見は、「(17歳にしては)SpO2が低い」「呼吸数(RR)が多い」の2点です。それ以外のパラメーター(心拍数、心電図、血圧、脈波)は正常です。若い女性で呼吸数が多い、と言う情報だけ見ると過換気呼吸と間違えそうですが、その場合はSpO2が下がる理由がありません。もともと低めだという可能性はありますが、既往歴のない17歳では考えにくいでしょう。
正解はbの「鎮静薬の投与」でしょう(この記事を書いている時点では厚生労働省から正答の公開がないので、後日確認します……覚えてたら)。なにせけいれんしています。けいれんを止めないと、ユニットからの転落、外傷、舌の咬傷などの危険性があります。ジアゼパムなどの鎮静薬を投与して早急にけいれんを止める必要があります。
その他の選択肢について。
a.酸素の投与は、「2つ選べ」だったら正答に入るところでしょうね。既にSpO2の低下が見られますし、この後症状が進行すれば呼吸停止の可能性もあります。追記:後に発表された正答は「aまたはb」でした。やっぱりね。
c.紙袋による再呼吸は過換気と読み間違った人に選ばせようと言う誤答肢なのでしょうが、過換気だったとしても、現在は推奨されていません。どうせも良いですけどこれ系で「紙袋」ってよく見るんですが、ビニール袋じゃいけないんですかね。「ペーパーバッグ再呼吸法」と言う名称から来てるんでしょうけど。
d.副交感神経遮断薬の投与は、恐らく徐脈と誤診させたいのでしょうね。副交感神経遮断薬と言えばアトロピンですが、これは徐脈の治療に使われます。心拍数(HR)は60で正常ですから投与の必要はありません。
e.トレンデンブルグ位への変換は、ショックと誤診させたいのかな……?トレンデンブルグ位は仰臥位(仰向け)で下半身を頭よりも高く上げさせる体位で、かつてショック時の対応として推奨されていた時代があります。Cのペーパーバッグと言い、何だか選択肢が古いですね。
はい、次~。
113B77
29歳の男性。下顎右側第二大臼歯の冷水痛を主訴として来院した。診察の結果、歯科治療恐怖症のため、ミダゾラムによる静脈内鎮静下に下顎右側第二大臼歯のコンポジットレジン修復を行うこととした。処置中のいびきをかきはじめたので深呼吸を指示したが応答しない。その時の生体モニタの画面を示す。
行うべき対応はどれか。2つ選べ。(ae)
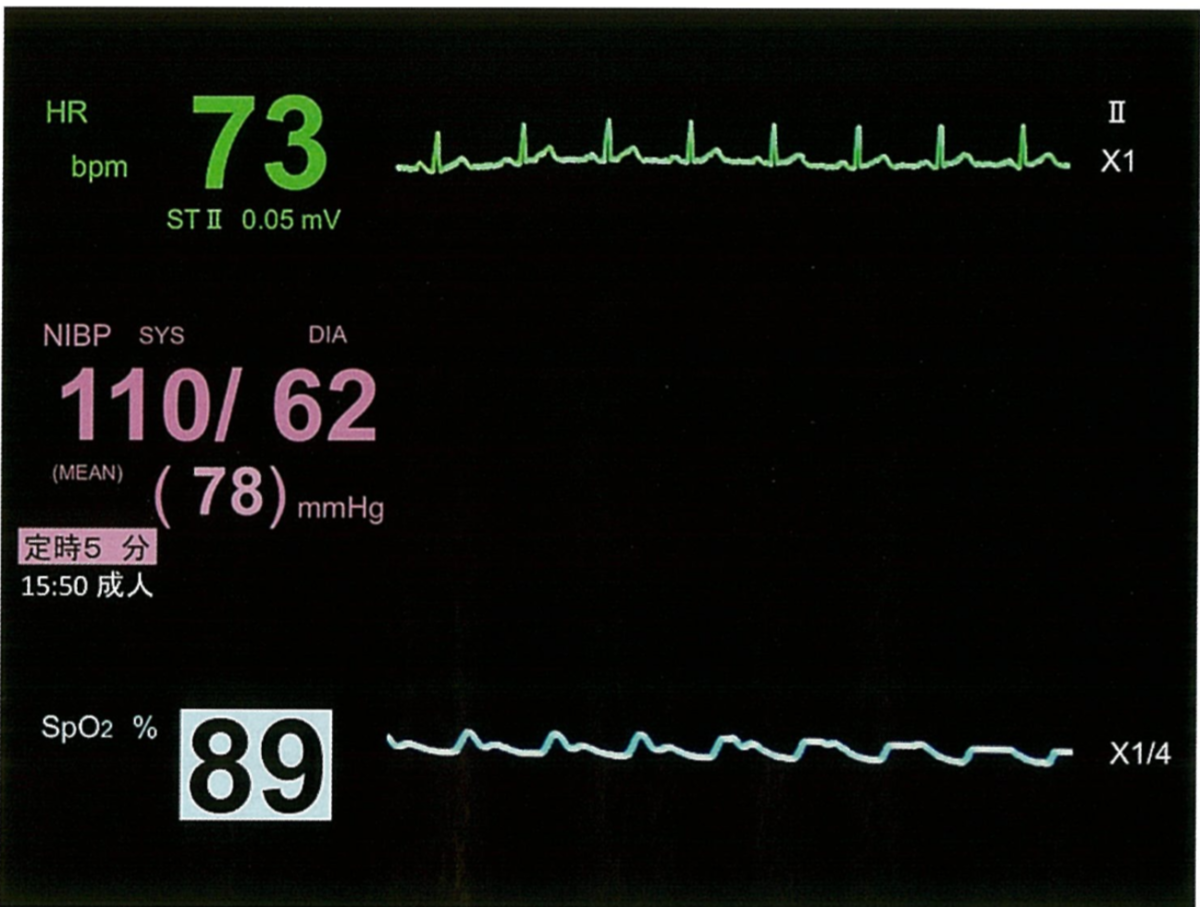
行うべき対応はどれか。2つ選べ。
a. 酸素投与
b. AEDの使用
c. 胸骨圧迫心マッサージ
d. 局所麻酔薬の追加投与
e. 下顎挙上による気道確保
これもイマイチ心電図の問題じゃないですね(^ ^;)
ミダゾラムを投与したらいびきをかきはじめた。この時点で考えられることは、第一にミダゾラムによる呼吸抑制、それ以外だと脳卒中あたりでしょうか。歯科治療の最中に脳卒中を起こす可能性はありますが、実際の臨床現場であればともかく、国家試験的にはミダゾラム投与の直後なんて紛らわしいタイミングでは起きません。ま、どちらにしても答えは変わりません。視覚素材を見てみますと、またも心電図は正常です。正常心電図を繰り返し見て、脳内にイメージを作っておきましょう。異常があるのはSpO2ですね。バイタルモニターが異常を検知して89と言う数字を強調してくれているので、一目でそこに異常があるのだと分かりますね。優しい視覚素材です。その他のパラメーターは正常です。
いびきをかいてSpO2が低下しているということは十分な呼吸ができていないということですから、正解はaとeです。いびきをかいているならば呼吸停止は起きていません(呼吸が完全に停止していたらいびきもかきません)から、e.下顎挙上による気道確保で改善すると思われます。気道確保と言えば頭部後屈オトガイ挙上ですが、短時間の気道確保なら下顎挙上の方が確実です。ちなみに首を後屈させないので、頚椎の手術後や頚椎外傷の症例でも有効です。SpO2が低下していますからaの酸素投与も行いたいですね。と言うか
静脈内鎮静法するのに酸素投与してなかったの!?
とツッコみたいところですが。静脈内鎮静法など鎮静薬、麻酔薬を投与する管理法では呼吸抑制が付き物なので、酸素投与は必須と言って良いのですけど......。

その他の選択肢。
b.AEDの使用とc.胸骨圧迫心マッサージは、もし心停止ならばただちに行いたいところですが、脈波(視覚素材のSpO2の右の波形)が出ているということは脈があると言うことで、心停止ではありません。
d.局所麻酔薬の追加投与は、局所麻酔の奏功が不十分なのであれば必要でしょうが、問題文や視覚素材からは読み取れませんし、SpO2が89まで低下していますから、そんなことをしている場合じゃありません。まぁ強いて言えば、頬側歯肉に局所麻酔注射で痛覚刺激を与えることによって鎮静深度が一時的に浅くなって呼吸状態が改善する可能性もありますが、少なくとも国家試験的には正答にはなりません。
はい、次の問題。
113B81
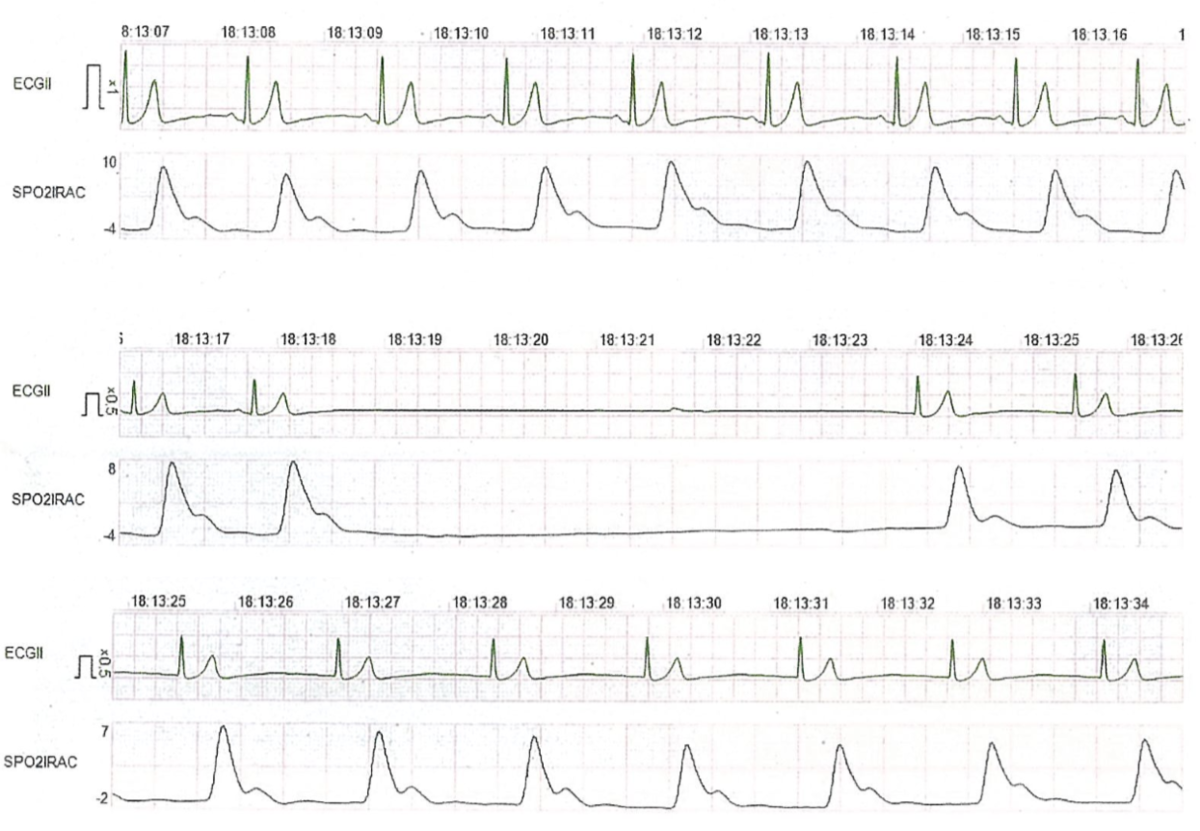
57歳の男性。全身麻酔下に右側の下顎骨嚢胞摘出術を行うこととした。麻酔導入後、気管挿管のために喉頭蓋を持ち上げた時点で心電図の変化を認めた。心電図と脈波の波形を示す。
心電図異常の原因として考えられるのはどれか。1つ選べ。(d)
a. Cushing反射
b. 眼球心臓反射
c. 頸動脈洞反射
d. 迷走神経反射
e. Bainbridge反射
今度は「心電図の異常」とはっきり書いてありますね!これは間違いなく心電図の問題です!!
え~っとなになに、全身麻酔の導入後、喉頭展開を行ったところで心電図に異常所見が出たと。ふむふむ。はい、ぶっちゃけこの時点で
迷走神経反射だな
と予想がついてしまいます。せっかく正常心電図以外の問題が来たのに(笑)。いやいや、まだ断定はできません。視覚素材を見てみましょう。見慣れていないと分かりづらいかも知れませんが、時系列で上中下の3段に分かれています。
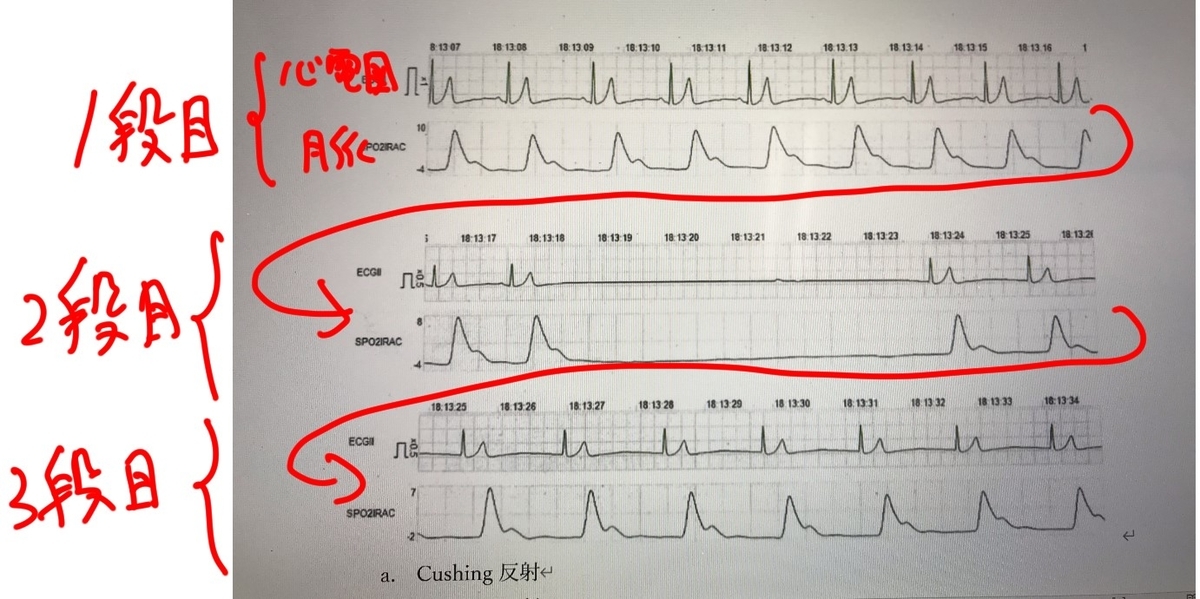
こういう感じです。1段目は喉頭展開する前、2段目は喉頭展開したところ、3段目は心電図異常を見て喉頭展開を止めたところ、と考えたら分かりやすいでしょうか。2段目のフラットになっている部分以外は正常に見えますね。心電図も脈波も正常だったけれど(1段目)喉頭展開をしたら心電図も脈波も消失(2段目)、喉頭展開を止めたらすぐ正常に戻った(3段目)、と言う流れとイメージすれば分かりやすそうです。
正解はdの迷走神経反射です。
やっぱりね。
喉頭展開など喉頭やその他頚部に強い機械的刺激が加わった時、迷走神経咽頭枝や上腕咽頭神経内枝などの迷走神経求心路を介して迷走神経反射を起こす可能性があります。強い徐脈や血圧低下、場合によっては心停止まで。このケースでは幸い一過性で、原因となった刺激の除去によってすぐ回復したということでしょう。
他の選択肢を考察していきます。
aのCushing反射(Cushing現症)は急激な頭蓋内圧亢進により血圧上昇と徐脈が起きると言うものです。数秒間に渡って心電図も脈も無くなっている状況を高度な徐脈と解釈することはできるのかも知れませんが、血圧については記述がありません。頭蓋内圧の亢進については、全身麻酔に使用される薬剤の中に頭蓋内圧を亢進させる作用を持つものはありますが、Cushing反射を起こすほどではないと思います。
bの眼球心臓反射(oculocardiac refrex)はアシュネル反射とも呼ばれ、眼球への機械的刺激によって徐脈、不整脈、心停止を来す現象です。眼下の手術中などに起こる可能性はありますが、問題文に眼球への刺激を思わせる記述はありません。
cの頸動脈洞反射は頸動脈洞の圧迫によって不整脈、心停止を起こす反射です。一部の格闘技にはこれを狙って頚部に打撃を加える技がありますね。危ないのでやっちゃ駄目ですヨ。喉頭展開で頸動脈洞を圧迫することは通常考えにくいです。

eのBainbridge反射はどうでしょう。Bainbridge反射は静脈還流量が急激に増大した時に心拍数が増加する、と言うものです。静脈還流量と言うのは、要するに大静脈から右心房に入る血液の量です。全身麻酔の導入時は輸液をどんどん入れますので静脈還流量は急速に増大しますが、Bainridge反射が起きたとしても脈拍数の増加なので、この問題の状況とは合致しませんね。ちなみに、逆に静脈還流量が急速に減少すると心拍数の減少、血管収縮を起こしますが、これはMacDowall反射と言います。こんなことを覚える必要は……う~ん、この問題が出題されていなければ、無いと言えるんですけどね。
しかし、Cushing反射と言い眼球心臓反射と言いBainbridge反射と言い、今の学生さん達はこんなことまで分かっていないといけないのですか。大変ですねえ。
ハイ次。
113C61
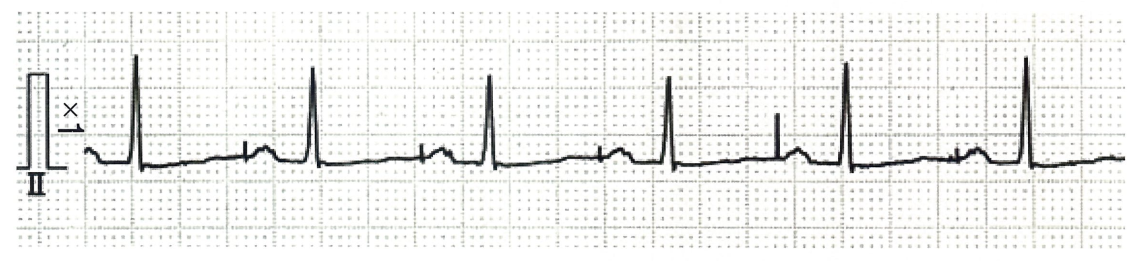
83歳の男性。下顎左側第二大臼歯の疼痛を主訴として来院した。失神を繰り返したために循環器科で治療を受けている。生体モニタ装着時の心電図を示す。
この患者に禁忌なのはどれか。2つ選べ。
a. 浸潤麻酔
b. 歯髄電気診
c. 根管へのイオン導入
d. マイクロモーターによる切削
e. エチルクロライドスプレーの噴射
この心電図の特徴は、P波の前に必ず入っていいる不自然な波形ですね。
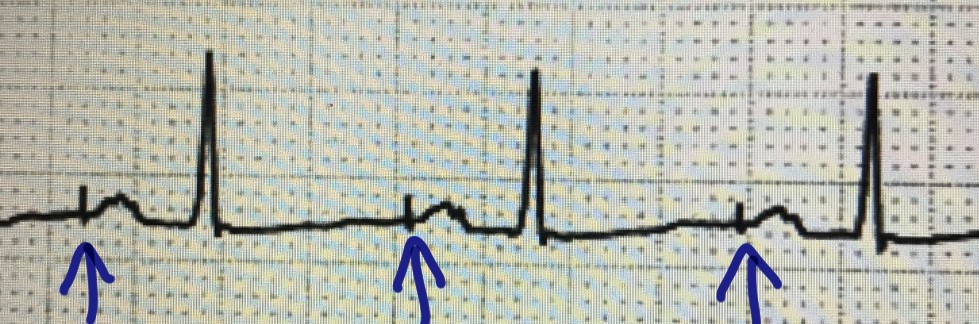
心電図の心拍の前に入る(と言うよりはこれの後に心拍が起きる)、垂直の波形。不自然に形が揃っていて、間隔も均等です。このイメージを覚えてください。これは「スパイク」と呼ばれる波形で、ペースメーカーによるものです。つまりこの患者さんにはペースメーカーが埋め込まれています。問題文の「失神を繰り返したために循環器科で治療を受けている」と言うエピソードと合わせて、この患者さんは不整脈による失神を繰り返すためペースメーカーの埋め込み手術を受けている、と推測できます。まぁ、
本文が無くても視覚素材だけで解けますけど。
正答はb歯髄電気診とc根管へのイオン導入です。歯髄電気診やイオン導入は患者の体に電流を流す必要があり、はペースメーカーに干渉する可能性があるため禁忌となります。
それ以外の選択肢はどうでしょう。
aの浸潤麻酔は全く問題ありません。血圧や心疾患の内容によっては局所麻酔薬に添加された血管収縮薬に注意が必要になりますが、そう言った情報はありません。
dのマイクロモニターによる切削も問題になりません。
eのエチルクロライドスプレーの噴射、これは冷却スプレーです。歯髄の温度診で歯に冷刺激を与えるために使用します。ペースメーカー埋め込み患者にも使用できます。ただ、普通は患者に直接噴射はしませんから「噴射」と言う文言は気になりますが……。口腔内に噴射するのは、どんな患者さんにもやるべきではないと思います。
さてさて、参考になりましたでしょうか。
113回歯科医師国家試験の心電図関連の問題は以上です。長くなり過ぎるので、今回はここまで。次回は112回以前の心電図関連の問題を見ていきましょう。
国家試験の過去問をざっくり解説してみるってのはどう?
全国1億3000万mgの当ブログの更新を待っていてくださった方々、お久し振りです。
えっ、そんなに居ない?
2人か3人は居るかも知れないと思って130000000mg=130kgにしてみたのですが、希望的観測が過ぎたかも知れませんね。それはさておき。
仕事にかまけてなかなか調べ物もできないので、仕事でやっていることをここに反映してお茶を濁し少しでもお役に立てれば、と思いまして、国家試験の歯科麻酔学関連の過去問をざっくり雑に解説していこうかな、と考えております。
国家試験が終わったばかりのこの時期に、需要はないかも知れませんけれども。歯科関係者の皆様は復習と冷やかしに、学生や学生以外の受験予定者(美しい日本語表現)の皆様は参考に、それ以外の方々は暇つぶしに見ていただいても大きく損はしない、かも知れませんよ。
ところで、新年度から病院実習に入る学生の方々、および来年度以降に病院実習を受けるであろう学生の方々。
真面目に受けた方が良いですよ~。
国家試験の過去問を見てますと、臨床系の問題は
実際に見たこと・触ったことがあるかどうかで難易度がかなり違う
と感じます。病院実習が終わってしまったら、国家試験をパスするまで見る機会なんて無いんじゃないでしょうか!?歯科医院のアルバイト?そうですね、バイトをしている方はある程度見られるかも知れません。でも大学病院くらいでしか見られないことがたくさんあるのです。
と言う訳で、どれくらい続けられるか分かりませんけども、次回からは、ニッチな歯科麻酔医のブログで歯科麻酔関連の国家試験問題をざっくり解説していきます。
【小ネタ】 歯科麻酔医が目撃したインプラント手術のアクシデントTOP3
この記事は、歯科関係者向けです。
色々と難渋しておりまして、とりあえず小ネタを。
歯科麻酔医として方々の歯科医院でお仕事をさせていただいておりますと様々なことがあり、大変勉強になります。時に発生するアクシデント(※)からも学ぶものがあると思います。今回は数多くのインプラント手術に歯科麻酔医として立ち会ってきた私が目撃したアクシデントの中から3つを選びました。ランキング形式で参りましょう。
歯科麻酔医が目撃した
インプラント手術のアクシデントTOP3!!
まずは第3位!!ドラムロールスタート!!
ドロロロロロロロロロロロロロロロロロロロロロ............ドン!!!!
2次オペでインプラント体が見付からない!!!!
2回法においては、1次オペでインプラント体を埋入してから歯肉を縫合し、完全に被覆いたします。2次オペで再度歯肉を切開し、オッセオインテグレーションしたインプラント体の連結部を露出させアバットメントを連結させる訳ですが、埋入したインプラント体が見付からない、と言うアクシデント。X線で確認しようにもセデーションをかけてしまっていたためにままならず、20分ほどかけて発見されました。原因は骨がインプラント体とキャップを綺麗に覆い隠してしまっていたこと。埋入したインプラント体の上に「どうせ吸収するから」と自家骨の骨片と骨補填剤との混合物を置いておいたところ、予想外に骨造成されてしまったようです。それにしても滑沢な表面性状で、造成された骨には見えませんでした。
続いては第2位!!
ドロロロロロロロロロロロロロロロロロロロロロ............ドン!!!!
インプランターが動かない!!!!!!!!
これはあるあるかも知れませんね。別々の歯科医院で同じ状況を目撃しております。セデーションを行って局所麻酔を施し切開剥離して、そしてインプランターが動かない、と言うアクシデント。焦りますよね。歯科麻酔医には何もできませんので、ただただ薬剤を投与してセデーションを維持するだけです。再起動してもハンドピースを交換しても何をしても結局動かない場合には、ユニットのエンジンでインプラント窩を形成し、ハンドドライバーで埋入となりますので、何とかなるものではありますが......。
最後に第1位!!
ドロロロロロロロロロロロロロロロロロロロロロ............ドン!!!!
インプラントが無い!!!!!!!!!!!!!!!!
これはもう、申し訳ないですが呆れてしまいました。
セデーションを行って局所麻酔を施し切開剥離してインプラント窩を形成して、いよいよ埋入、と言う段階になって、埋入するはずのインプラントが無いと言う驚愕の事態。医院側が注文をし忘れたのか業者さんが納入し忘れたのかは存じませんが、手術前には確認致しましょう。埋入しないまま閉創し覚醒した後、オペレーターの先生が患者さんにどのような説明をされたのかは伏せますが、セデーションの報酬を値切られたことは申し添えておきます。
いかがでしたでしょうか。今回は小ネタとして、歯科麻酔医の視点から見たアクシデントをご紹介致しました。手術中は小さなアクシデントも大きなストレスになりますから、患者さんの不利益に繋がらないよう、十分な準備をして臨みたいところですね。その準備の一環としてセデーションはいかがでしょう(宣伝)!?
※この記事で言う「アクシデント」は所謂アクシデントであり、医療事故を指しません。
アドレナリンは侮れなりん。
この記事は、歯科関係者向けです。
第1章 WILD RUSH
医療と言うものは、考えてみるとかなりワイルドなことをしているものです。特に歯科は外科処置が多く、英語で”dental surgery”と言われるくらいですよね。私は歯科麻酔を専門としており、静脈内鎮静法などを行いながら、少なく見積もって50名を超える先生方のインプラント手術や口腔外科手術を見てまいりました。そんな私の目撃した
「ワイルド過ぎる手術TOP3」を発表致します!!
まずは第3位!!ドラムロールスタート!!
ドロロロロロロロロロロロ……ドン!!
「上下顎15本抜歯と歯槽骨整形、両側下顎枝から骨採取してソケットプリザベーションとGBR」!!!!
上下の全顎に渡る大掛かりな手術を開業医で一遍にこなしてしまうワイルドさで3位にランクインです。
続いて第2位!!
ドロロロロロロロロロロロ……ドン!!
「歯肉の上からタービンでインプラント窩を形成」!!!!!!!!
フラップレスどころか切開レスです。侵襲は正に最小限、ミニマルインターベンションかも知れませんが、インプランターどころか通常のエンジンですらないのは実にワイルドですね。インプラント体のサイズに合わせて形成できる辺りに「手慣れている」感がありました。
いよいよ第1位!!
ドロロロロロロロロロロロ……ドン!!
「イミディエイト症例の抜歯窩をタービンで掻爬した上エタノールで消毒」!!!!!!!!!!!!!!!!
感染源を除去するためには手段を選ばない強い意志を感じさせます。驚異のワイルドぶりで1位に輝きました。
ワイルドなエピソードは他にもありますがそれはまた別の機会に。いったい何の話かと申しますと、歯科では侵襲の大きな処置が日常的に行われていながら、当の歯科医師は感覚が麻痺してそれが当たり前になりがちだと言うことです。上記のような極端なワイルドさではなくとも、日常臨床の中にもリスクは潜んでいます。今回はそんな日常のリスクから、局所麻酔薬に配合されているアドレナリンについて考察していきます。
第2章 もはや君なしじゃ始まらない
前回はオーラ注のアドレナリン(酒石酸水素塩)のお話、そこからアドレナリン発見の歴史までざっくり書きましたが、長い割にあまり役に立たない、豆知識のような内容でした。今回は、それに比べれば日常の臨床に役に立ちそうなお話だと思います。多分。
局所麻酔を行わない歯科医師は稀であるかと思います。日本全国で歯科用局所麻酔カートリッジは年間6000万本使用されていると言います。必要に応じてカートリッジになっていない局所麻酔薬を使用することもありますから、実際に使用されている局所麻酔薬はもっと多いはずです。ともあれ、圧倒的に使用頻度の高い2%リドカイン塩酸塩製剤・アドレナリン配合局所麻酔薬を含め、リドカイン+アドレナリンの組み合わせは極めて高頻度に使用されています。そして日常的に使用する故にそのリスクは忘れられがちですが、歯科診療における全身的偶発症の半数ほどは局所麻酔に関連して発生しています。
ご存じの通り、アドレナリンは交感神経系の緊張に従って副腎水質から分泌されるホルモンです。局所麻酔薬に配合される理由はいくつかありますが(表1)、局所において血管を収縮させることでリドカインの拡散を抑制し局所濃度を高く保ちます。

シタネストオクタプレシンやスキャンドネストなど、アドレナリンを配合していない局所麻酔薬を使用しての外科処置を経験されたことのある歯科医師やスタッフの方々は、出血量や術野の見難さでアドレナリンのありがたみを実感されているのではないでしょうか。作用の増強については実感しづらいかも知れませんが、アドレナリンを配合していないリドカインでは濃度を4%に上げても歯髄の麻酔成功率は80%に留まり、アドレナリンを配合すれば1%リドカインでも同程度以上の成功率となります。血流が多く痛覚が鋭い口腔内において無痛治療ができるのは、リドカインとアドレナリンの黄金タッグのおかげなのです。
このように歯科治療に欠かせない存在である局所麻酔薬のアドレナリンは歯肉に注射された後速やかに血液中に移行し、わずか数分で血中濃度はピークに達し30分程度高い濃度を保ちます。アドレナリンの大部分はCOMT、MAOによって代謝され半減期は1分程度ですが、一度血中濃度が上昇すると意外と下がらないのですね。血中に移行したアドレナリンが血圧や心拍数を上昇させることは、バイタルモニターを装着した状態で局所麻酔を行うと実感できます。カートリッジ1本分のアドレナリンを投与してもほとんど上がらないと言う研究結果もありますが、実は研究では歯肉に注射するのではなくアドレナリンを静脈投与していたりします。同じ量のアドレナリンを静脈投与するよりも歯肉に注射した方が循環動態に影響が大きいと言うことは口腔内に注射する精神的なストレスや疼痛も関わっていると思われますが、いずれにしてもカートリッジ2本の使用で収縮期血圧が5%、心拍数が10%程度上がると言われています。上昇は基本的に一過性のもので健常な患者では問題になりませんが、元から血圧や心拍数が高い症例などではリスクも高くなります。
第3章 HIGH PRESSURE
下の図1はエピリド注の添付文書の一部です。高血圧などの疾患を持つ症例では原則禁忌と記載されています。これは他の製品でも同様です。とは言え、2012年の調査では20歳以上の日本人男性の50%、女性の40%が高血圧ですから、高血圧だから局所麻酔をしないという訳にはいきません。アドレナリンの使用を忌避するあまりに局所麻酔が不十分になれば、疼痛や精神的ストレスによって内因性アドレナリンが増加し逆に危険な状況を引き起こしかねません。可能であればバイタルモニターを装着し、循環動態を監視しながら慎重に局所麻酔を行う必要があります。

また、歯科治療、特に局所麻酔に際して、患者さんの不安や緊張から内因性のカテコラミンによっても血圧が上昇します。健常成人では問題にならなくても高血圧患者では影響が大きくなります。信頼関係を構築して緊張を緩和し、声掛けや表面麻酔で不安や疼痛を和らげると言った基本的なことがより重要になって来ます。
下の表2は、高血圧の重症度分類と安全に使用できるアドレナリン配合の歯科用局所麻酔薬カートリッジの数です。心疾患についても記載してあります。WHO1期~2期とは、180/110未満ですね。収縮期・拡張期のいずれかがこの数値を超えていればWHO3期の高血圧となります。NYHA分類については表3を参照してください。ややこしい心疾患の重症度をかなり分かりやすく分類しているので頭の片隅に入れておいていただけると良いかと思います。Hugh-Jonesの分類や狭心症の重症度のCSS分類などもありますが……。
β遮断薬(メインテート、テノーミンなど)は後述の心房細動の項目で触れますけれど、重症高血圧でも処方されていることがあり、アドレナリン配合の局所麻酔薬は使用量を大きく制限されます。またα遮断薬が投与されている場合、逆にβ作用が強く出ますのでアドレナリンの使用で血圧が急激に低下する場合があります。これをアドレナリン反転と言います。αβ遮断薬と言う合わせ技もありますのでご注意を。


表2の通り、重症度によってアドレナリン配合の局所麻酔薬は2本以内、または1本以内と大きな制限を受けます。こんな量じゃ足りない、と言うケースではアドレナリンを配合していないシタネストオクタプレシンやスキャンドネストを併用する訳ですが、シタネストオクタプレシンに配合されているフェリプレシンには冠動脈収縮作用があることを忘れてはいけません。狭心症や心筋梗塞などの症例では、シタネストオクタプレシンもまた使用量の制限を受けます。また、シタネストオクタプレシンは添加物としてメチルパラベンを含有します。比較的アレルギーが多い物質ですので注意を要します。
別の方法としてカートリッジ製剤のアドレナリンを希釈する方法があります。実は局所麻酔薬のアドレナリンは1/20万程度の濃度でも十分な効果を有します。アドレナリンを配合していない2%リドカイン製剤(医科で使用されるポリアンプ製剤など)を用いて2倍に希釈すれば2倍の量を使用できる計算になります。希釈の方法は知らないと難しいかも知れません。文字で説明しても分かりにくいですが、カートリッジの中身を半分捨ててから、ツベルクリン用の針付き注射器などで2%リドカインを先端側から注入すると良いです。
第4章 LEVEL 4
アドレナリンの使用に際し注意を要する高血圧以外のケースについて簡単に見ていきます。これが全てではありません。あくまで代表的なケースです。
糖尿病
アドレナリンは血糖値を上昇させます。とは言え加療されていればそこまで気にする必要はありません。ただ、糖尿病は進行すれば全身の血管を障害する疾患です。各組織の血流を悪化させると同時にアシドーシスで臓器機能を障害します。重症例では隠れた合併症や機能低下を警戒する必要があるのです。また血流障害により、注射の刺入部位が潰瘍になったり、手術層が治癒不全を起こしたりするリスクがあります。
甲状腺機能亢進症
アドレナリンは甲状腺機能更新を増悪させるので、コントロールされていない甲状腺機能亢進症の症例では極力使用せず、加療されているケースでも使用量を少なく抑えましょう。コントロールされていない甲状腺機能亢進症は局所麻酔や歯科治療の有無にかかわらずリスクが高いので、歯科治療をしている場合ではないとも言えますが。
高齢者
高齢者は成人に比べ薬剤耐性が低く、全身疾患を有す場合が多く、多剤服用で複雑な相互作用に考慮を有することも少なくありません。全身状態や常用薬を詳細に確認する必要があります。
妊娠
妊娠は歯科治療や投薬の禁忌症例ではありません。不必要に警戒し必要な治療や投薬を行わない方が、かえって患者の苦痛とリスクを増大させてしまいます。アドレナリン配合のリドカイン製剤は通常量であれば健常成人と変わらず使用できます。フェリプレシンには子宮収縮作用がありますので、シタネストオクタプレシンの使用は避けるべきです。あれ?アドレナリンの話じゃなくなっちゃいました。
心房細動
心房細動のみではそれほどリスクの高い状態ではありません。しかしβ遮断薬、ワーファリン、ジギタリス製剤の投与、ペースメーカーの埋め込み手術がなされていないか確認する必要があります。
メインテート(ビソプロロール)などのβ遮断薬常用患者では、表2にもあったようにアドレナリンの使用量が大きく制限されます。ここでアドレナリンのα作用、β作用を復習しておきましょう。表4を参照してください。

アドレナリンの受容体には主にαとβが存在し、それぞれにサブタイプがあります。β遮断薬常用患者では投与されたアドレナリンのβ作用が抑制されるため、α作用が強く発現します。その結果著しい血圧の上昇を起こす危険性があります。β遮断薬は心房細動以外にもその他の頻脈性不整脈、高血圧、緑内障、気管支ぜんそくなどで処方されていることがありますので注意しましょう。
ワーファリンはアドレナリンと言うよりも止血困難が問題になりますが、アドレナリンの使用量が制限されている状況ではなおさら止血に難渋するでしょう。
ジギタリス製剤は心筋細胞内のカルシウムイオン濃度を上昇させて心収縮力を高める薬剤で、心不全や一部の心房細動の治療に使われますが、安全域が狭く副作用の出やすい薬でもあります。アドレナリンとの相互作用で不整脈が生じやすくなります。また、NSAIDsのジクロフェナクナトリウム(ボルタレン)やインドメタシンの投与もジギタリスの血中濃度を上昇させる可能性があります。
低血圧・徐脈
重症高血圧や心疾患を併発している症例では、治療の結果として低血圧や徐脈になっている場合があります。コントロールがついていて安心……ではありません。血管迷走神経反射など、何かの拍子にそれ以上に下がってしまったら、心停止してしまうかも知れません。全身状態や常用薬を確認し、外科処置に先立っては主治医に対診を行うべきでしょう。または大学病院などの歯科、口腔外科に紹介してください。
第5章 HOT LIMIT
循環器疾患を有する患者など、リスクの高い症例ではバイタルモニターを装着してバイタルサインを監視しながら局所麻酔や治療を行うことが望ましいでしょう。歯科治療中は血圧が160/100を超えないことが望まれます。これを超えるようなら治療を中断し、安静にして経過を観察します。場合によっては治療の延期、救急対応、救急搬送などの対応を行います。心拍数(脈拍数)も重要なバイタルサインです。心臓の筋肉に血流を提供する冠動脈の内、左冠動脈は収縮期には血流が無く、拡張期にのみ流れます。心拍数の増加は心筋の酸素消費量を上昇させるとともに拡張期を短縮し左冠動脈の血流量を低下させてしまうので、狭心症発作などのリスクを跳ね上げます。
RPP (rate pressure product)を12000未満に保つと言う指標に関しては探してもエビデンスが見当たらないのですが、簡易的に循環リスクを管理する指標として有用であると思われます。(追記;SNSで情報を頂き金子譲先生の1990年のテーマ研究まで行き着いたのですがそれも原典ではなく、RPP12000未満の大元の研究探しはそこで一旦終了することにしました。)
第6章 OH MY GIRL, OH MY GOD!
その他、アドレナリンに関連して注意すべきことはまだまだあります。嫌になっちゃいますね。
局所麻酔薬に配合されているアドレナリンの量を気にしていても、手術中にボスミンを使ってしまったらどれだけのアドレナリンが血中に入るか分かりません。局所麻酔の時にはアドレナリンの使用制限を守っていたのに、うっかりボスミンガーゼを使用してしまった……なんてこと。実際にあります。
コントロールされていない疾患は治療中の疾患よりもはるかに危険です。患者さんの
「病気したことない」
なんて言葉を鵜呑みにしてはいけません。治療を受けていないだけにコントロールされておらず、患者自身に病識が無くても実際には重症と言うことは少なくありません。怪しいと思って血圧を測ってみたら210/120を超えていたとか、血糖値が600を超えていたとか、私が実際に経験した症例だけでもいくつもあります。
また、治療を受けている症例の中には、治療によるコントロールと重症度とを混同している患者さんも居ます。何種類もの降圧剤を常用していて明らかに重症なのに、
「血圧全然高くないから薬も要らないと思うんだけどね」
なんて言っちゃったりします。血圧高くない人がこんなに降圧薬飲んでたらぶっ倒れますよ……。そんな患者さんは、実際気軽に薬を止めてしまったりします。
「今日は抜歯だから薬飲まないで来たよ」
などと言われてしまった日には処置を延期せざるを得ないことも。あ、いえ、ただの実話です。
最後に、局所麻酔薬の保存について少しだけ。
歯科用局所麻酔薬カートリッジに配合されているアドレナリンは、(ゴム栓の存在下で)紫外線や高温によって分解されてしまします。冷暗所で保管しましょう。
シタネストオクタプレシンを置いている歯科医院は意外と少なくないと思いますが、使用期限を過ぎているのを何件かのクリニックで見掛けました。リドカイン製剤に比して使用頻度が極端に低いためでしょう。使用期限の切れた薬剤は当然のことながら患者さんに投与してはいけません。
終章 Wheel of fortune
実に長々と書いてしまいました。もし全てお読みいただいたなら暇なn感謝の念に絶えません。皆様の診療が安全で平和なものでありますように。
参考文献
上顎浸潤麻酔における14C一リドカイン動態に及ぼすアドレナリンの効果,安田麻子ほか,日歯麻誌 2011,39(1),1-12
局所麻酔薬に含有されるアドレナリンによって誘発された促進心室固有調律にリドカインが有効であった1症例,小野あゆみほか,麻酔2018;67:414-417
ドネペジル塩酸塩内服認知症患者における アドレナリン添加局所麻酔薬による一過性の血圧低下,杉原裕子ほか,日歯麻誌 2017,45(1),13
アドレナリン添加局所麻酔薬の少量使用時に再現性のある血圧低下がみられた抗精神病薬服用患者の1症例,山口千尋ほか,口歯麻誌 2016,44(2),159-161
歯科麻酔学第8版,医歯薬出版株式会社,2019
歯科におけるくすりの使い方2019-2022,デンタルダイヤモンド社,2018
オーラ注は8万分の1アドレナリン配合、ではない。
この記事は、歯科関係者向けです。
オーラ注は8万分の1アドレナリン配合、ではないです。
だから何だと言われると、何でもないです。使い方が変わる訳でもないですし、極量もあまり変わりません。豆知識みたいなお話です。
10年以上は昔だと思いますが、ある時偶然、インターネット上での2人の歯科医師の会話を見掛けました。
「オーラ注は他の局所麻酔薬に比べてアドレナリンの量が2倍近いですが
極量は半分ということになるのでしょうか?」
「その通りです。オーラ注を使用する際はご注意ください。」
私はずっこけた後、もしかして自分が間違っているのか!?と色々確認しました。回答した先生は日本歯科麻酔学会認定医(自称)でしたが、この回答は明らかに間違いです。本当はどうなのか、ざっくり考察していきましょう。今回はそんなニッチなお話です。
前回も触れましたけど、一般歯科臨床において使用される局所麻酔薬はほとんどがリドカイン製剤です。それ以外使ったことがない、と言う先生も少なくないかも知れませんね。
このリドカイン製剤、もう少し詳しく言うと「2%リドカイン塩酸塩製剤・アドレナリン配合局所麻酔薬」ですよね。
えっ?配合か含有かどっちなんだって?
→そういう細かいことは置いておきましょう。
えっ?アドレナリンではなくエピネフリンで習ったって?
→私もです。2006年の日本薬局方において、エピネフリンからアドレナリンに変更になりました。これに関してはややこしい話があるのですが、それは後述します。
国内で販売されている歯科用局所麻酔カートリッジ製剤の成分を表にしてみました。

pH調節剤の「適量」って何ですかね……。適量って。レシピか。塩一つまみか。お好みか。いや、注目すべきポイントはそこじゃないです。
ふむふむ、オーラ注以外はアドレナリンが0.025mg、オーラ注は0.045mg……なるほど2倍近い!!
いやいやいや。容量にばかり気を取られずによく見ましょう。オーラ注に配合されているのはアドレナリンではなくアドレナリン酒石酸水素塩と言う化合物です。そもそも分子量が違うので、単純に容量を比較しても意味がありません。
オーラ注だけ単純なアドレナリンではない
なぜアドレナリンではなくアドレナリン酒石酸水素塩なのか?
アドレナリン酒石酸水素塩はアドレナリンに比べて何の利点があるのか?
それは……
よく分かりません。
オーラ注と他の2%リドカインカートリッジ製剤とを比較した研究では「(オーラ注の方が)臨床上優れた局所麻酔薬」と言うものもありますが、「遜色ない」「臨床上優劣をつけることはできない」と結論付けたものもあります。
閑話休題、アドレナリンの分子量は約183.20、アドレナリン酒石酸水素塩は約333.29です。それぞれ計算してみると、
オーラ注以外:0.0000225g÷183.20g/mol=0.00000012mol
オーラ注: 0.000045g÷333.29g/mol= 0.00000014mol
あんまり変わらない。
分かりにくいのでオーラ注のアドレナリン酒石酸水素塩の濃度をアドレナリンに換算すると
1/73000
になります。
オーラ注は1/73000アドレナリン配合の2%リドカイン製剤に相当すると言えます。他よりちょっと濃いくらいですね。1/73000=0.0000137なので、オーラ注のアドレナリン容量は1ml中0.0000137g=17.3µg、1.8mlなら24.66µgとなります。
局所麻酔薬の極量は難しいところなんですが、口腔粘膜に注射して全身的な異常を起こさないアドレナリンの量が200~300µgと言われていますので、200µg未満に収まるカートリッジ(1.8ml)の本数を計算するならば
オーラ注以外:200µg÷22.5µg≒8.89
オーラ注: 200µg÷24.66µg≒8.11
となります。つまり、余裕をもって考えればどっちにしても8本まで!となる訳です。
結局同じじゃん!!!!
と、言うわけで冒頭で申し上げた通り、
だから何だと言われると、何でもないです。
最後に、アドレナリンとエピネフリンのお話を。
アドレナリンかエピネフリンか
どっちでも良いから統一してくれ。
先述の通り、2006年の日本薬局方の改定で「エピネフリン」は「アドレナリン」に変更されました。日本人のヨーロッパの薬局方では(日本と違って)一貫して「アドレナリン」が採用されているそうですが、アメリカでは現在も「エピネフリン」です。
さすがポンド・ヤード法の国。
米国なのにメートルを使わない国。Going my wayか。
アドレナリンかエピネフリンかと言う2択は、この物質の発見者は誰か、と言う論争から生じています。アドレナリンは1900年に日本人の高峰譲吉らによって初めて単離・精製されました。これは世界で初めて単離されたホルモンで、当時はホルモンと言う名称すらありませんでした。以前より副腎に昇圧作用のある物質が存在することは分かっていて、イギリスのMoore B、ドイツのFüirth O、アメリカのAbel Jなど当時の名だたる学者が競うように研究していました。高峰はアメリカで別の研究を行っていましたが、バークデービス社に雇用され、この研究レースに参加することになりました。研究は難航しましたが1899年に上中啓三を助手に迎えると、その翌年にウシの副腎から昇圧作用のある物質の単離・結晶化に成功し、ラテン語の副腎=adrenalからアドレナリンと名付けました。
ここで話が終わっていればことは単純なのですが、アメリカにおける薬理学の権威であったAbelから物言いがつきます。Abelは前年の1899年にephinephrin(発表当時は末尾のeは無かった)を発表していたのです。しかし、Abelの発表した方法では純粋なアドレナリン(エピネフリン)が単離されてはいなかったため、Abelよりも高峰の功績が認められることになりました。
ではなぜエピネフリンの名が復活したのでしょう。高峰の死後5年が経過した1927年、Science誌に掲載された回顧録で、Abelは高峰が自身の研究を盗用したことを匂わせたのです。1900年に高峰が研究室を訪れ、研究成果を詳しく調べ、改善点について質問して行ったと言う内容でした。バークデービス社は高峰の他にAbelの門下生も雇用し並行して研究させていたことで信憑性があったのか、アメリカ薬理学の始祖にして権威たるAbelのこの主張はアメリカ国内に大きな影響を与えたようで、現在に至るまでエピネフリンが正式名称になっています。恐らくは1927年当時、国際情勢的に排日感情も有ったのでしょう。
ただ、高峰にも落ち度が有ったようです。アドレナリンについてしっかりした形で科学論文を発表しなかったらしいのです。その代わり(?)特許はすぐに申請し取得しています。その後高峰は三共株式会社(第一三共の前身)の社長に就任していますから、科学者としてだけでなく、商売人としての才覚も持ち合わせていたのでしょう。どちらも欠落している私としては羨ましい限りです。
参考文献:歯科麻酔学第8版,福島和昭ほか,医歯薬出版株式会社,2019
歯科におけるくすりの使い方2019-2022,金子明寛他,
デンタルダイヤモンド社,2018
アドレナリン発見の歴史が語る元気な科学者の在り方,齋藤繁ほか,麻酔,
2011,60,1331-1341
世界に誇る日本の科学研究者⑥高峰譲吉,菅野富夫,医学の歩み,2003,207(2)
121-125
局所麻酔剤の抜髄および口唇における麻酔効果に関する研究,目澤修二ほか,
歯薬療法,1996,15(1),12-16
局所麻酔の麻酔効果における研究,塩野真ほか,歯薬療法,1999,18(3),97-103
各局所麻酔製剤の添付文書
その他孫引きの論文(忘れちゃいました)
キシロカインアレルギーって何?
この記事は......一般の方、歯科関係者、歯科麻酔関係者、皆様に向けて書いています。
「キシロカインアレルギーなんです」
「キシロカインアレルギーと言われました」
「キシロカインアレルギーで救急搬送されました」
歯科麻酔を専門にしていますと、「キシロカインアレルギー」に悩み苦しまれる患者さんと多くお会いします。このニッチなブログのマニアックなスタートは、「キシロカインアレルギーって何?」と言う、意外と需要の有りそうなお話から始めます。
最初にお断りしておきますが、「キシロカイン」はアストラゼネカ社の商品名です。他社からも同じ成分(リドカイン)の製剤は多数販売されており、当然ながらそれらは「キシロカイン」と言う名称ではありません。したがって、正しくは「リドカイン」と呼称するべきです。と、言うことで以後「リドカイン」、「リドカインアレルギー」としますが、(細かいことは置いておいて)同じ意味だとお考えください。
「キシロカイン」は商品名。「リドカイン」が
正式名称(薬品名)。
そんなことはどうでも良い!!と思われるかも知れませんが、医療従事者と患者さん
との間で混乱が起きるといけません。専門家ほど「リドカイン」と言いがちです。実際、私が会話の中でつい「リドカイン」と言ってしまい、患者さんに「あの、キシロカインなんですけど?」と言われてしまったことがあります。ではなぜ患者さんは「キシロカイン」と仰るのかと言うと、もちろん医師や歯科医師が患者さんにそう言ったのだろうと思われます。どうしてそうなるのかは想像できますが、それこそどうでも良い話なので置いておきましょう。
発生確率は0.00007%!? ~何よりも重要なのは~
実はリドカインアレルギーは非常に稀です。複数の研究をまとめた2001年の報告によると、局所麻酔に関連して異常が認められた計651人の患者さんを検査した結果、アレルギーと確認されたのは10人で、その内リドカインによるアナフィラキシー(※1)と診断されたのはたった1人でした。つまり、局所麻酔に関連して異常が発生してもその大部分はリドカインアレルギーではないのです。リドカインによるアナフィラキシーの発生確率は0.00007%(10万~15万件に1件)と推定されています。
ただし、アレルギーであろうとなかろうと、患者さんの心身に異常が生じ、苦痛を感じられたことに変わりはありません。何よりも重要なのは患者さんの安全であり、患者さんの苦痛を取り除くことです。
重要なのは患者さんの安全、そして患者さんの苦痛の除去
医療従事者側は、リドカインアレルギーだと訴える患者さんに「それはアレルギーじゃありません」なんて安易に言ってはいけません。そんな気はなくても、患者さんはご自分の苦痛を否定されたかのように感じてしまうかも知れないのです(今以上に未熟だった若い頃、私自身がこの失敗を経験しています)。とは言え上記のように真のリドカインアレルギーは極めて稀であり、リドカインアレルギーであると仰る(または医師歯科医師にそう言われた)患者さんのほとんどは、実際にはリドカインアレルギーではないのです。これはとても重要なことです。なぜならば必要な対応が異なるからです。アレルギーであった場合、アレルギーでなかった場合のそれぞれにどう言った対応が必要になるのか、ざっくり解説していきます。
アレルギーならどうする?
本当にリドカインアレルギーであると確認された場合、対応はある意味シンプルです。二度とリドカインを使わない。基本的にはそれだけです。
リドカインアレルギーの対応「リドカインを使わない」
ただ、可能ならばリドカイン以外の選択肢を探っておくべきです。酷い虫歯になった時や親知らずが腫れた時、麻酔なしで治療をする訳にはいきませんから、リドカイン以外の麻酔薬が使えるのかどうかを検査しておきましょう。歯科用の麻酔薬カートリッジ(※2)は日本で年間6000万本使用されていると言われており、その大部分はリドカイン製剤ですが、リドカイン以外が無い訳ではありません。他にプロピトカイン製剤、メピバカイン製剤があり、もっと言えば、歯科用カートリッジになっていない薬剤も使えない訳ではありません。何か安全に使える物があるならば知っておくべきだと思いませんか?


検査はいくつか種類がありますが、それぞれ利点と欠点があります。LST、BATなどの血液検査は安全で比較的簡単です(ただし保険が利きません)が、確実性は今一つです。100%確実な検査なんてほとんど存在しないのですけどね。パッチテストなどの患者さんの体に薬剤を接触させる検査は、確実性は高いのですが、リスクがあり、時間がかかります。とは言え、アレルギーを起こす薬品と起こさず安全に使用できる薬品とを確認して、二度とアレルギーを起こさず、かつ必要な時にはちゃんと麻酔ができるようにしておくことは、今後の患者さんの人生にとてもとても有益なことでしょう。
アレルギーじゃないなら平気、ではない
リドカインアレルギー疑いの患者さんが受診された時、実はかなり早い段階で(最初にお話をしている間に、または紹介状を読んだ時点で)9割がたアレルギーではないな、と判断できてしまいます。どうしてそう判断できるのか、細かいことはあえて書きません。
リドカインアレルギーではない場合はどうするべきでしょう。アレルギーじゃないなら命には関わらないだろう、平気だよ、なんて考えてしまう人も居るかも知れません。とんでもないことです。もちろん、アレルギーではないのならばアナフィラキシー反応は起き得ず、生命の危険が生じる事態にはなりにくいでしょう。しかしゼロではありませんし、死にさえしなければ良いというものではありません。過去に苦しい思いをした、怖い体験をした、救急搬送された、そんな患者さんに何の対策もなく局所麻酔を繰り返すことは、患者さんに大きな不安を与えますし、また同様の事態を起こす可能性も高くなります。アレルギーではないのならばなぜ局所麻酔に関連して異常が生じたのか、どうすればそれを防げるのかを探り、安全に治療を行う必要があります。
アレルギー以外の可能性として、アドレナリン過剰反応、血管迷走神経反射、過換気症候群、転換性障害、局所麻酔薬中毒などが考えられます。どのような対応が必要なのかは、患者さんごとに異なりますが、セデーション(鎮静法)と呼ばれる管理法は多くの症例に応用でき、局所麻酔時の異常を防ぐと同時に治療中のストレスを大きく緩和できます。大学病院など、設備と専門家の揃った医療機関にご相談ください。
まとめ:リドカインアレルギーは極めて稀で、局所麻酔によって生じた異常のほとんどは実はリドカインアレルギーではない。だからと言って患者さんの苦痛や危険は否定され得ない事実。適切な対応を取り、安全に必要な麻酔が行えるようにしなければいけない。
※1 アナフィラキシーは即時型反応(Ⅰ型アレルギー)と呼ばれるアレルギー反応の1つで、アレルゲン(アレルギー反応の原因となる物質、ここではリドカイン)に触れた直後から発症し、全身にアレルギー症状が現れ生命に危機を与えうるもの。症状は低血圧、呼吸困難(気道浮腫、気管支喘息)、蕁麻疹など。特に血圧の低下、意識障害を伴うものをアナフィラキシーショックと呼ぶ。
※2 歯科で使用される局所麻酔薬は、基本的にカートリッジと呼ばれる1回使い捨ての密閉容器で販売されている。多くの歯科医師はカートリッジになっていない局所麻酔薬にはなじみがない。
ちなみに、リドカインは歯科では局所麻酔薬として日常的に使用されるが、医科では抗不整脈薬として使用されることの方が多いと思われる。1つの薬剤に複数の使い方があることは珍しくない。

参考文献:歯科麻酔・生体管理学,吉田和市ほか,学研書院,2012
歯科麻酔学第8版,福島和昭ほか,医歯薬出版株式会社,2019
トラブルを起こさない局所麻酔,歯科展望別冊,深山治久,医歯薬出版,2014
歯科臨床における局所麻酔アレルギー,丹羽均他,日歯麻誌,2001,32(1);7-12
アナフィラキシーの治療と機序―局所麻酔薬アレルギーを中心にー,
光畑裕正,日歯麻誌,2003,31(3):235-244